Tumori della tiroide
Questa pagina è amministrata da Davide Brancato, endocrinologo e diabetologo a Palermo. E' rivolta ai Pazienti che vogliono sapere qualcosa sui tumori della tiroide.
Quanto sono frequenti i tumori della tiroide ?
I noduli tiroidei sono riscontrati molto frequentemente, soprattutto nelle donne provenienti dalle aree a carenza iodica. Si stima che oltre il 50% delle donne siciliane di età maggiore di 50 anni presenti almeno un nodulo tiroideo all’esame ecografico.
Soltanto il 5% dei noduli tiroidei è di natura maligna, ma numerosi dati epidemiologici indicano che si sta verificando un chiaro incremento dell’incidenza dei tumori tiroidei maligni, in particolare dei carcinomi papillari, come mostrato dal grafico sottostante, tratto da uno studio pubblicato sul JAMA nel 2006.
Soltanto il 5% dei noduli tiroidei è di natura maligna, ma numerosi dati epidemiologici indicano che si sta verificando un chiaro incremento dell’incidenza dei tumori tiroidei maligni, in particolare dei carcinomi papillari, come mostrato dal grafico sottostante, tratto da uno studio pubblicato sul JAMA nel 2006.

Già da molti anni si sa che, nelle isole di origine vulcanica l’incidenza dei tumori tiroidei è molto elevata; ad esempio, nelle isole Hawaii si osservano circa 10 nuovi casi di tumore tiroideo all’anno. Recentemente, grazie all’analisi dei dati del registro siciliano dei tumori della tiroide, si è osservato che l’incidenza dei tumori tiroidei in Sicilia è tra le più alte a mondo, addirittura pari a 13 nuovi casi di tumore tiroideo all’anno; in altri termini, ogni anno circa 600 siciliani scoprono di essere affetti da tumori della tiroide. Sembra che tale allarmante dato sia la conseguenza degli effetti dell’Etna sulle falde acquifere siciliane, contenenti alte quantità di radon, vanadio e composti solforati, in misura largamente superiore a quelle considerate accettabili nelle acque dalle Agenzie deputate al controllo della sicurezza ambientale. Tali sostanze possono, direttamente o indirettamente, contribuire a determinare la comparsa di numerosi nuovi casi di cancro tiroideo.

La sopravvivenza libera da malattia degli adulti con carcinoma tiroideo è pari a circa il 90% a 10 anni. Tuttavia, il 5-20% dei casi può presentare persistenza di malattia o sviluppare recidive locali o regionali e circa il 10% manifesta metastasi a distanza. Circa il 5% dei pazienti, infine, decede a causa della malattia.
Come si diagnosticano i tumori della tiroide ?
Quando viene diagnosticata la presenza di un nodulo tiroideo bisogna sempre chiedersi se il nodulo è benigno o maligno.
Per tentare di rispondere a questa domanda bisogna, anzitutto, verificare se esistono elementi clinici che possano aumentare il rischio di malignità:
- storia familiare di cancro della tiroide;
- esposizione a radiazioni durante l’infanzia, sia a scopo terapeutico, sia i conseguenza di incidenti nucleari (ad esempio: la famigerata catastrofe di Chernobyl);
- nodulo a consistenza dura e/o a rapida crescita e/o fisso rispetto ai tessuti extratiroidei;
- comparsa di raucedine;
- linfoadenopatia laterocervicale.
Il passo successivo è quello di eseguire un’ecografia tiroidea e ricercare segni ecografici che possano aumentare il sospetto di malignità:
- ipoecogenicità (per i non addetti ai lavori: un nodulo di colore più “scuro”);
- microcalcificazioni (per i non addetti ai lavori: dei “puntini” chiari dentro il nodulo);
- assenza di un alone perifocale (per i non addetti ai lavori: l’assenza di “orletto” che delimita il nodulo);
- margini irregolari (per i non addetti ai lavori: margini “frastagliati” e non perfettamente curvilinei);
- rapporto diametro anteroposteriore-laterolaterale > 1 (in altri termini, un nodulo più spesso che largo);
- vascolarizzazione intranodulare (cioè la presenza di abbondanti vasi sanguigni dentro il nodulo);
- linfoadenopatia regionale (cioè la presenza di linfonodi con caratteristiche sospette in vicinanza della tiroide).
L’ecografia tiroidea è una metodica innocua e di grande valore nella identificazione dei noduli sospetti, ma deve essere eseguita da un medico molto esperto, altrimenti può diventare un esame inutile.
Per tentare di rispondere a questa domanda bisogna, anzitutto, verificare se esistono elementi clinici che possano aumentare il rischio di malignità:
- storia familiare di cancro della tiroide;
- esposizione a radiazioni durante l’infanzia, sia a scopo terapeutico, sia i conseguenza di incidenti nucleari (ad esempio: la famigerata catastrofe di Chernobyl);
- nodulo a consistenza dura e/o a rapida crescita e/o fisso rispetto ai tessuti extratiroidei;
- comparsa di raucedine;
- linfoadenopatia laterocervicale.
Il passo successivo è quello di eseguire un’ecografia tiroidea e ricercare segni ecografici che possano aumentare il sospetto di malignità:
- ipoecogenicità (per i non addetti ai lavori: un nodulo di colore più “scuro”);
- microcalcificazioni (per i non addetti ai lavori: dei “puntini” chiari dentro il nodulo);
- assenza di un alone perifocale (per i non addetti ai lavori: l’assenza di “orletto” che delimita il nodulo);
- margini irregolari (per i non addetti ai lavori: margini “frastagliati” e non perfettamente curvilinei);
- rapporto diametro anteroposteriore-laterolaterale > 1 (in altri termini, un nodulo più spesso che largo);
- vascolarizzazione intranodulare (cioè la presenza di abbondanti vasi sanguigni dentro il nodulo);
- linfoadenopatia regionale (cioè la presenza di linfonodi con caratteristiche sospette in vicinanza della tiroide).
L’ecografia tiroidea è una metodica innocua e di grande valore nella identificazione dei noduli sospetti, ma deve essere eseguita da un medico molto esperto, altrimenti può diventare un esame inutile.
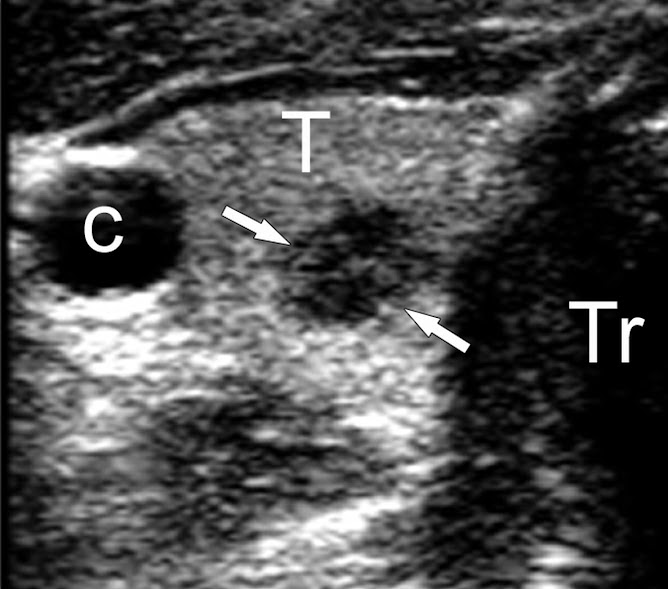
L'aspetto ecografico di un nodulo tiroideo (indicato dalle frecce) che poi si dimstrerà essere un carcinoma papillare

Lo stesso nodulo del caso precedente, esaminato con il power doppler, che consente di evidenziare intensi segnali di flusso all'interno del nodulo
E‘ sempre necessario eseguire alcuni test di laboratorio per inquadrare meglio la patologia tiroidea; quelli più utili sono il dosaggio della calcitonina e quello del TSH. Se il valore della calcitonina è elevato, bisogna sospettare un raro ma temibile tumore tiroideo, il carcinoma midollare. Invece, il dosaggio del TSH è particolarmente utile per sospettare un nodulo iperfunzionante, cioè un nodulo che produce una quantità eccessiva di ormoni tiroidei; infatti, se il nodulo è iperfunzionante, il TSH tende ad abbassarsi al limite inferiore o al di sotto del limite inferiore della norma.
In questo caso è bene eseguire una scintigrafia tiroidea che è in grado di localizzare il nodulo iperfunzionante: poiché i noduli iperfunzionanti sono sempre benigni (tranne casi eccezionali), non è necessario procedere all’esecuzione dell’agoaspirato tiroideo.
In tutti gli altri casi, quando l’ecografia mostra noduli con diametro massimo superiore a 1-1.5 cm e/o quando i caratteri clinici ed ecografici sono sospetti, bisognerebbe sempre prendere in considerazione l’agoaspirato tiroideo.
L’agoaspirato tiroideo consente di effettuare l’esame delle cellule che compongono il nodulo, cioè l’esame citologico. Se affidato ad un citologo esperto, l’esame citologico consente, in molti casi, di evidenziare cellule di natura maligna o cellule sospette di essere maligne. Tuttavia, l’esame citologico ha alcune importanti limitazioni, e non sempre è in grado di fornire informazioni utili circa la possibile malignità del nodulo. Per tale ragione, anche quando si evidenzino unicamente cellule benigne, bisogna comunque proseguire un attento e scrupoloso monitoraggio clinico ed ecografico del nodulo: nel caso in cui il nodulo si accresca o compaiano segni clinici ed ecografici di sospetto non bisogna esitare a ripetere l’agoaspirato o a considerare l’intervento chirurgico di asportazione della tiroide, cioè la tiroidectomia.
Infatti, non bisogna mai dimenticare che soltanto l’esame istologico (e non il semplice esame citologico) che si può effettuare dopo la tiroidectomia può veramente dare l’assoluta certezza della natura del nodulo.
In questo caso è bene eseguire una scintigrafia tiroidea che è in grado di localizzare il nodulo iperfunzionante: poiché i noduli iperfunzionanti sono sempre benigni (tranne casi eccezionali), non è necessario procedere all’esecuzione dell’agoaspirato tiroideo.
In tutti gli altri casi, quando l’ecografia mostra noduli con diametro massimo superiore a 1-1.5 cm e/o quando i caratteri clinici ed ecografici sono sospetti, bisognerebbe sempre prendere in considerazione l’agoaspirato tiroideo.
L’agoaspirato tiroideo consente di effettuare l’esame delle cellule che compongono il nodulo, cioè l’esame citologico. Se affidato ad un citologo esperto, l’esame citologico consente, in molti casi, di evidenziare cellule di natura maligna o cellule sospette di essere maligne. Tuttavia, l’esame citologico ha alcune importanti limitazioni, e non sempre è in grado di fornire informazioni utili circa la possibile malignità del nodulo. Per tale ragione, anche quando si evidenzino unicamente cellule benigne, bisogna comunque proseguire un attento e scrupoloso monitoraggio clinico ed ecografico del nodulo: nel caso in cui il nodulo si accresca o compaiano segni clinici ed ecografici di sospetto non bisogna esitare a ripetere l’agoaspirato o a considerare l’intervento chirurgico di asportazione della tiroide, cioè la tiroidectomia.
Infatti, non bisogna mai dimenticare che soltanto l’esame istologico (e non il semplice esame citologico) che si può effettuare dopo la tiroidectomia può veramente dare l’assoluta certezza della natura del nodulo.
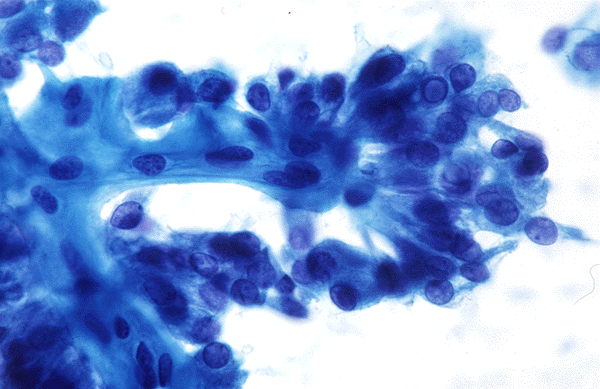
L'aspetto microscopico di un esame citologico da agoaspirato tiroideo. Si tratta di un carcinoma papillare.
Come si curano i tumori della tiroide ?
Tutte le volte in cui l’esame citologico evidenzi cellule maligne o quando vi sia comunque un fondato sospetto di malignità, bisogna consultare un chirurgo di provata esperienza per prendere in considerazione l’intervento chirurgico di tiroidectomia. Probabilmente, la migliore tipologia d’intervento è rappresentata dalla tiroidectomia totale, in cui viene asportata la tiroide in ogni sua parte. Infatti, sia nel caso in cui l’esame istologico confermi la natura maligna del nodulo, che nel caso i cui il nodulo sia di natura benigna, la tiroidectomia totale garantisce il minimo rischio di recidiva e, quindi, il minimo rischio di dovere nuovamente ricorrere alle cure del chirurgo. Inoltre, nel caso in cui il nodulo sia di natura maligna, la tiroidectomia totale permette consente di individuare molto più facilmente e precocemente la recidiva del tumore.
Tutti i pazienti devono essere valutati dopo l’intervento chirurgico, allo scopo di:
- instaurare la terapia ormonale;
- accertare la presenza di complicanze chirurgiche, che si presentano in meno del 2% dei casi (paralisi delle corde vocali, ipocalcemia, emorragia nel letto tiroideo).
- prendere visione dell’esame istologico definitivo.
L’esame istologico definitivo, cioè quell’esame che viene effettuato analizzando il tumore dopo che è stato asportato chirurgicamente, consente di stabilire con maggiore precisione di quale tipo (o meglio, istotipo) di tumore tiroideo è affetto il paziente, di stabilire qual è lo stadio del tumore e, quindi, di formulare la prognosi e la terapia successiva.
Tutti i pazienti devono essere valutati dopo l’intervento chirurgico, allo scopo di:
- instaurare la terapia ormonale;
- accertare la presenza di complicanze chirurgiche, che si presentano in meno del 2% dei casi (paralisi delle corde vocali, ipocalcemia, emorragia nel letto tiroideo).
- prendere visione dell’esame istologico definitivo.
L’esame istologico definitivo, cioè quell’esame che viene effettuato analizzando il tumore dopo che è stato asportato chirurgicamente, consente di stabilire con maggiore precisione di quale tipo (o meglio, istotipo) di tumore tiroideo è affetto il paziente, di stabilire qual è lo stadio del tumore e, quindi, di formulare la prognosi e la terapia successiva.
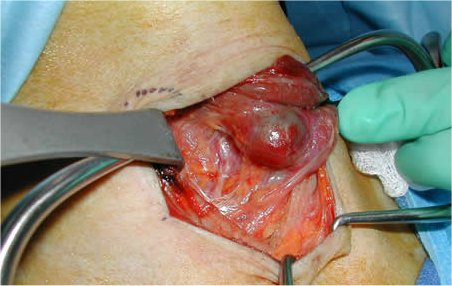
Una delle fasi dell'intervento di tiroidectomia.
Quali sono i diversi tipi di tumore tiroideo ?
Esistono diversi tipi (cosiddetti istotipi) di tumore tiroideo:
1. Carcinoma papillare. E’ il tumore tiroideo più frequente (circa 50-90% dei casi). Colpisce più frequentemente le donne tra i 30 e i 50 anni, tende a restare localizzato nella tiroide o a metastatizzare ai linfonodi del collo e del torace. Non raramente metastatizza ai polmoni; più raramente metastatizza alle ossa. Nel 20% dei pazienti è multicentrico, cioè sono contemporaneamente presenti diversi carcinomi papillari in diverse porzioni della tiroide. La mortalità a lungo termine non è molto elevata, essendo pari al 5% nei 20 anni successivi alla diagnosi: la maggior parte dei pazienti colpiti da questo tumore sopravvive a lungo e con una buona qualità di vita. Tuttavia, la prognosi è peggiore nei soggetti in cui, al momento della diagnosi, si riscontra un tumore di dimensioni elevate, invasione del tumore all’esterno della tiroide, presenza di metastasi. Inoltre, alcune varianti di questo tumore sono più aggressive, come la variante a cellule alte e quella a cellule colonnari.
2. Carcinoma follicolare. In passato veniva diagnosticato più frequentemente; oggi rappresenta meno del 10% dei tumori tiroidei. Colpisce più frequentemente individui di circa 50 e più anni di età, tende ad invadere i tessuti vicini alla tiroide ed a metastatizzare ai polmoni ed alle ossa, risparmiando i linfonodi del collo. La mortalità del carcinoma follicolare è più elevata rispetto al carcinoma papillare: a distanza di circa 20 anni dalla diagnosi circa l’80% dei pazienti con questa neoplasia è destinato a decedere.
3. Carcinoma scarsamente differenziato (insulare, solido o trabecolare). E’ un tumore tiroideo con caratteristiche intermedie tra il carcinoma papillare/follicolare e quello anaplastico. Colpisce più frequentemente individui di età media pari a 55 anni, tende a metastatizzare precocemente ai linfonodi del collo ed a distanza. Spesso, al momento della diagnosi, si estende al di fuori della capsula tiroidea. A distanza di 8 anni dalla diagnosi circa il 50-60% dei pazienti muore a causa del tumore.
4. Carcinoma anaplastico. Rappresenta soltanto l’1-2% dei tumori tiroidei e colpisce soprattutto persone di età avanzata. Purtroppo è altamente maligno, non capsulato, e invade molto precocemente le strutture adiacenti (pelle, muscoli, nervi, vasi, laringe, esofago…), causando raucedine, stridore inspiratorio, difficoltà alla deglutizione. Altrettanto precocemente metastatizza ai linfonodi del collo, ai polmoni, al fegato, al cervello. Nel 50% dei casi insorge a partire da un nodulo benigno, che rapidamente si ingrandisce, diventa duro e fisso rispetto ai tessuti circostanti. Soltanto nel 10-30% dei casi è interamente asportabile dal chirurgo e, mediamente, i pazienti che ne sono affetti muoiono entro 6 mesi dalla diagnosi.
5. Carcinoma midollare. Costituisce una piccola percentuale dei tumori della tiroide. Ha origine da un particolare tipo di cellule tiroidee, le cosiddette cellule C, deputate a produrre la calcitonina. Per questa ragione, il riscontro di elevati livelli di calcitonina nel prelievo venoso, può suggerire la presenza di questo temibile tumore. Esso, infatti, ha una spiccata tendenza a sviluppare metastasi a carico dei linfonodi del collo, dei polmoni, delle ossa, del fegato. Questo tumore può essere presente anche in forma familiare, nell’ambito di alcune infrequenti sindromi come la neoplasia endocrina multipla tipo 2 o il carcinoma midollare familiare.
6. Linfoma tiroideo primitivo. E’ un tumore tiroideo molto raro, che esordisce come una massa tiroidea che si ingrandisce rapidamente, fissa rispetto ai tessuti circostanti. Non è facilmente distinguibile dal carcinoma anaplastico. Inoltre, l’agoaspirato tiroideo non è in grado di distinguere questo tumore dalla tiroidite cronica autoimmune che è, invece, una molto più frequente patologia benigna. Spesso è un tumore altamente aggressivo e difficilmente controllabile con la terapia.
1. Carcinoma papillare. E’ il tumore tiroideo più frequente (circa 50-90% dei casi). Colpisce più frequentemente le donne tra i 30 e i 50 anni, tende a restare localizzato nella tiroide o a metastatizzare ai linfonodi del collo e del torace. Non raramente metastatizza ai polmoni; più raramente metastatizza alle ossa. Nel 20% dei pazienti è multicentrico, cioè sono contemporaneamente presenti diversi carcinomi papillari in diverse porzioni della tiroide. La mortalità a lungo termine non è molto elevata, essendo pari al 5% nei 20 anni successivi alla diagnosi: la maggior parte dei pazienti colpiti da questo tumore sopravvive a lungo e con una buona qualità di vita. Tuttavia, la prognosi è peggiore nei soggetti in cui, al momento della diagnosi, si riscontra un tumore di dimensioni elevate, invasione del tumore all’esterno della tiroide, presenza di metastasi. Inoltre, alcune varianti di questo tumore sono più aggressive, come la variante a cellule alte e quella a cellule colonnari.
2. Carcinoma follicolare. In passato veniva diagnosticato più frequentemente; oggi rappresenta meno del 10% dei tumori tiroidei. Colpisce più frequentemente individui di circa 50 e più anni di età, tende ad invadere i tessuti vicini alla tiroide ed a metastatizzare ai polmoni ed alle ossa, risparmiando i linfonodi del collo. La mortalità del carcinoma follicolare è più elevata rispetto al carcinoma papillare: a distanza di circa 20 anni dalla diagnosi circa l’80% dei pazienti con questa neoplasia è destinato a decedere.
3. Carcinoma scarsamente differenziato (insulare, solido o trabecolare). E’ un tumore tiroideo con caratteristiche intermedie tra il carcinoma papillare/follicolare e quello anaplastico. Colpisce più frequentemente individui di età media pari a 55 anni, tende a metastatizzare precocemente ai linfonodi del collo ed a distanza. Spesso, al momento della diagnosi, si estende al di fuori della capsula tiroidea. A distanza di 8 anni dalla diagnosi circa il 50-60% dei pazienti muore a causa del tumore.
4. Carcinoma anaplastico. Rappresenta soltanto l’1-2% dei tumori tiroidei e colpisce soprattutto persone di età avanzata. Purtroppo è altamente maligno, non capsulato, e invade molto precocemente le strutture adiacenti (pelle, muscoli, nervi, vasi, laringe, esofago…), causando raucedine, stridore inspiratorio, difficoltà alla deglutizione. Altrettanto precocemente metastatizza ai linfonodi del collo, ai polmoni, al fegato, al cervello. Nel 50% dei casi insorge a partire da un nodulo benigno, che rapidamente si ingrandisce, diventa duro e fisso rispetto ai tessuti circostanti. Soltanto nel 10-30% dei casi è interamente asportabile dal chirurgo e, mediamente, i pazienti che ne sono affetti muoiono entro 6 mesi dalla diagnosi.
5. Carcinoma midollare. Costituisce una piccola percentuale dei tumori della tiroide. Ha origine da un particolare tipo di cellule tiroidee, le cosiddette cellule C, deputate a produrre la calcitonina. Per questa ragione, il riscontro di elevati livelli di calcitonina nel prelievo venoso, può suggerire la presenza di questo temibile tumore. Esso, infatti, ha una spiccata tendenza a sviluppare metastasi a carico dei linfonodi del collo, dei polmoni, delle ossa, del fegato. Questo tumore può essere presente anche in forma familiare, nell’ambito di alcune infrequenti sindromi come la neoplasia endocrina multipla tipo 2 o il carcinoma midollare familiare.
6. Linfoma tiroideo primitivo. E’ un tumore tiroideo molto raro, che esordisce come una massa tiroidea che si ingrandisce rapidamente, fissa rispetto ai tessuti circostanti. Non è facilmente distinguibile dal carcinoma anaplastico. Inoltre, l’agoaspirato tiroideo non è in grado di distinguere questo tumore dalla tiroidite cronica autoimmune che è, invece, una molto più frequente patologia benigna. Spesso è un tumore altamente aggressivo e difficilmente controllabile con la terapia.
La terapia ablativa con radioiodio
Una volta effettuato l’esame istologico, e definito il tipo di tumore, si può stabilire lo stadio a cui si trova il tumore e pianificare la migliore terapia.
Nella maggior parte dei casi, cioè quando la diagnosi è di carcinoma papillare o follicolare, si effettua il
trattamento ablativo con radioiodio, che consente, molto spesso, la completa guarigione. Scopi del trattamento sono:
(a) distruggere eventuali microfocolai neoplastici presenti nel tessuto tiroideo residuo;
(b) eseguire una scintigrafia “total body”, che consente di individuare eventuali focolai, neoplastici e non, di tessuto tiroideo.
In realtà, tale trattamento non è effettuato nei soggetti a basso rischio, cioè soggetti con carcinomi papillari monofocali, senza metastasi linfonodali o a distanza, di dimensioni pari o inferiori a 1 cm. In questi pazienti la prognosi dopo intervento chirurgico è cosi favorevole che ulteriori trattamenti non
possono migliorarla significativamente. In questi casi il trattamento ablativo con radioiodio di routine non è indicato.
In tutti gli altri soggetti i vantaggi del trattamento sono dimostrati ed è indicato il trattamento ablativo.
La somministrazione del radioiodio prevede il ricovero presso una struttura di medicina nucleare, appositamente dotata di un sistema di schermatura che limita la propagazione delle radiazioni emesse dal radioiodio. Durante il ricovero il paziente è “isolato” rispetto all’ambiente esterno. Entro 4-7 giorni dalla somministrazione, al momento dalla dimissione dalla struttura di medicina nucleare, si effettua la scintigrafia total-body, che consente di localizzare eventuali metastasi o residui tumorali. Inoltre, grazie alle peculiari proprietà del tumore e del radioiodio, quest'ultimo si fissa elettivamente alle cellule tiroidee, tumorali e non, e induce la distruzione di tali cellule. Il processo di distruzione è lento e progressivo, ed i suoi effetti possono essere valutati dopo 6-12 mesi dal trattamento.
Dopo questo periodo di tempo, l’ablazione completa del tessuto tiroideo residuo è evidenziata dal valore indosabile della tireoglobulina (su prelievo venoso) e dalla negatività di un’ulteriore scintigrafia total body con radioiodio (quest’ultima non necessitante di ricovero in medicina nucleare).
La rilevazione scintigrafica di minime aree di captazione cervicale residua, riferibili a tessuto
tiroideo normale, non assumono rilevanza clinica.
Nella maggior parte dei casi, cioè quando la diagnosi è di carcinoma papillare o follicolare, si effettua il
trattamento ablativo con radioiodio, che consente, molto spesso, la completa guarigione. Scopi del trattamento sono:
(a) distruggere eventuali microfocolai neoplastici presenti nel tessuto tiroideo residuo;
(b) eseguire una scintigrafia “total body”, che consente di individuare eventuali focolai, neoplastici e non, di tessuto tiroideo.
In realtà, tale trattamento non è effettuato nei soggetti a basso rischio, cioè soggetti con carcinomi papillari monofocali, senza metastasi linfonodali o a distanza, di dimensioni pari o inferiori a 1 cm. In questi pazienti la prognosi dopo intervento chirurgico è cosi favorevole che ulteriori trattamenti non
possono migliorarla significativamente. In questi casi il trattamento ablativo con radioiodio di routine non è indicato.
In tutti gli altri soggetti i vantaggi del trattamento sono dimostrati ed è indicato il trattamento ablativo.
La somministrazione del radioiodio prevede il ricovero presso una struttura di medicina nucleare, appositamente dotata di un sistema di schermatura che limita la propagazione delle radiazioni emesse dal radioiodio. Durante il ricovero il paziente è “isolato” rispetto all’ambiente esterno. Entro 4-7 giorni dalla somministrazione, al momento dalla dimissione dalla struttura di medicina nucleare, si effettua la scintigrafia total-body, che consente di localizzare eventuali metastasi o residui tumorali. Inoltre, grazie alle peculiari proprietà del tumore e del radioiodio, quest'ultimo si fissa elettivamente alle cellule tiroidee, tumorali e non, e induce la distruzione di tali cellule. Il processo di distruzione è lento e progressivo, ed i suoi effetti possono essere valutati dopo 6-12 mesi dal trattamento.
Dopo questo periodo di tempo, l’ablazione completa del tessuto tiroideo residuo è evidenziata dal valore indosabile della tireoglobulina (su prelievo venoso) e dalla negatività di un’ulteriore scintigrafia total body con radioiodio (quest’ultima non necessitante di ricovero in medicina nucleare).
La rilevazione scintigrafica di minime aree di captazione cervicale residua, riferibili a tessuto
tiroideo normale, non assumono rilevanza clinica.
La terapia soppressiva con ormone tiroideo
E’ molto importante, dopo l’intervento, assumere una dose di levotiroxina (un ormone tiroideo), sia allo scopo di sostituire gli ormoni tiroidei, vitali per l’organismo, non più prodotti dalla tiroide, sia per evitare un incremento del valore dell’ormone tireotropo (TSH). Infatti l’ormone tireotropo stimola la crescita della maggior parte dei tumori tiroidei: la somministrazione di una determinata dose di levotiroxina consente di mantenere un basso valore di TSH.
Generalmente, si somministra una dose di levotiroxina tale da ottenere un TSH < 0.1 µUI/ml. Questa terapia, che “sopprime” il TSH, è appunto detta “soppressiva”. Nel caso in cui, grazie agli esami di controllo, il paziente sia giudicato in remissione completa di malattia (Tireoglobulina persistentemente indosabile e scintigrafia total body negativa) è consigliabile una terapia semi-soppressiva, riducendo la dose di levotiroxina e mantenendo il livello di TSH sierico intorno a 0.5 µUI/ml: in questa maniera si evitano gli effetti avversi, a lungo termine, di eccessive dosi di levotiroxina (effetti cardiovascolari ed ossei).
Generalmente, si somministra una dose di levotiroxina tale da ottenere un TSH < 0.1 µUI/ml. Questa terapia, che “sopprime” il TSH, è appunto detta “soppressiva”. Nel caso in cui, grazie agli esami di controllo, il paziente sia giudicato in remissione completa di malattia (Tireoglobulina persistentemente indosabile e scintigrafia total body negativa) è consigliabile una terapia semi-soppressiva, riducendo la dose di levotiroxina e mantenendo il livello di TSH sierico intorno a 0.5 µUI/ml: in questa maniera si evitano gli effetti avversi, a lungo termine, di eccessive dosi di levotiroxina (effetti cardiovascolari ed ossei).
Altri trattamenti
Grazie al trattamento ablativo con radioiodio ed alla successiva terapia con levotiroxina, la maggior parte dei pazienti sopravvive a lungo e con una buona qualità di vita.
Tuttavia, nelle forme più avanzate di carcinoma papillare e follicolare, nei carcinomi scarsamente differenziati e, soprattutto in quelli anaplastici e nel linfoma tiroideo, è spesso necessario ricorrere alla radioterapia ed alla chemioterapia, con risultati generalmente deludenti.
Tuttavia, nelle forme più avanzate di carcinoma papillare e follicolare, nei carcinomi scarsamente differenziati e, soprattutto in quelli anaplastici e nel linfoma tiroideo, è spesso necessario ricorrere alla radioterapia ed alla chemioterapia, con risultati generalmente deludenti.